「人工関節」という治療を勧められた。でも、メリットもデメリットもよくわからないまま手術を決断するのは不安ですよね。
この記事では、理学療法士の院長が人工関節手術のメリット・デメリット、おすすめできる方・できない方について、わかりやすく丁寧に解説します。術後のリハビリについても触れますので、ぜひ最後までお読みください。
人工関節について
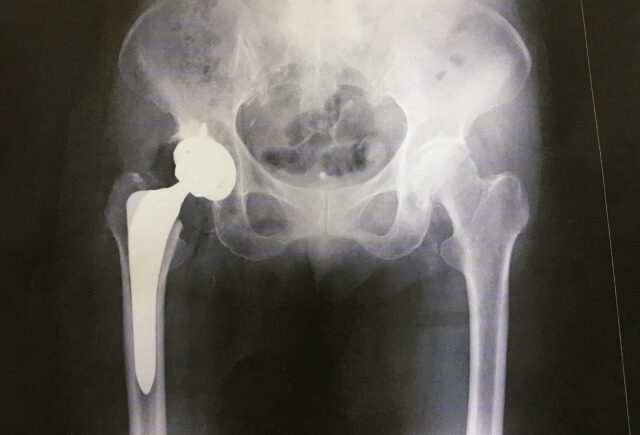

まず「人工関節とはなにか」からお伝えしますね。人工関節とは、病気や怪我で傷んだ関節の一部または全部を、金属・セラミック・ポリエチレンなどでできた人工の部品に置き換える手術のことです。
関節を人工物に替えちゃうってすごいな。どんな関節でもできるの?


院長、代表的な人工関節の種類について教えていただけますか?

はい。最もよく行われるのは人工膝関節置換術(TKA)と人工股関節置換術(THA)の2種類です。そのほかに、肩・肘・指などにも対応できます。
人工膝関節置換術(TKA)
変形性膝関節症・関節リウマチなどで膝の軟骨が著しく傷んだ場合に行われる手術です。膝関節の表面を人工部品で覆い、痛みなく体重をかけられるようにします。全置換(TKA)と部分置換(UKA)があります。
人工股関節置換術(THA)
変形性股関節症・大腿骨頭壊死などが主な適応です。股関節のボールとソケットをそれぞれ人工部品に置き換えます。術後の回復が比較的早く、痛みの改善効果が高い手術として知られています。
手術の流れ
一般的な流れは以下の通りです。
| 段階 | 内容 |
|---|---|
| 術前評価 | X線・MRI・血液検査など。全身状態と手術適応を確認 |
| 入院・手術 | 全身または腰椎麻酔下で1〜3時間程度 |
| 術後リハビリ | 翌日から開始。歩行・階段昇降・筋力トレーニング |
| 退院 | 概ね2〜4週間後。外来リハビリ継続 |
| 社会復帰 | デスクワーク:2〜3ヶ月、肉体労働:3〜6ヶ月が目安 |
術後の翌日からリハビリ!?思ったより早いんだな。


院長、早期リハビリが推奨される理由はなぜですか?

早めに動くことで血栓(深部静脈血栓症)の予防と、筋肉の萎縮・関節の癒着を防ぐためです。「痛いからじっとする」よりも、適切な範囲でしっかり動く方が回復が早くなりますよ。
人工関節のメリット


ここからは人工関節のメリットについてお伝えします。正しく理解することが、納得した上で手術を選ぶことにつながりますよ。
メリット聞いてからデメリット聞いた方が整理しやすいしな。まずメリットから頼む!

メリット① 長年の痛みから解放される

人工関節手術の最大のメリットは、長年悩んできた関節の痛みが大幅に軽減されることです。傷んだ軟骨や関節面が原因の機械的な痛みは、人工部品に置き換えることで根本的に取り除けます。
「手術前は夜も眠れなかったが、手術後は痛みなく熟睡できるようになった」という方も多くいらっしゃいます。
夜も眠れないほどの痛みってすごくつらいよな。それが取れるなら手術の価値はあるな。


院長、痛みの軽減率はどのくらいのものなのでしょうか?

人工膝関節置換術の場合、約90%以上の患者さんで術後に痛みの大幅な改善が得られるというデータがあります。もちろん個人差はありますが、非常に満足度の高い手術のひとつです。
メリット② 日常生活・QOLの回復

痛みがなくなることで、歩行・階段の昇り降り・入浴・外出など、日常生活のさまざまな動作が改善します。
QOL(生活の質)が大幅に向上することで、社会参加や趣味・旅行なども再び楽しめるようになる方が多いです。
趣味や旅行が再びできるのはでかいわ。「痛みで諦めてた」ってものが戻ってくるのは精神的にも大きいよな。

メリット③ 長期的に安定した関節機能

現在の人工関節は材料・設計が大幅に進化しており、耐久性は15〜20年以上とされています。適切なケアを続ければ、長期間にわたって安定した関節機能を維持できます。
手術後のリハビリと体重管理・適度な運動を続けることで、人工関節の寿命をさらに延ばすことができます。

院長、耐久性を高めるために患者さんが日常的にできることはありますか?

大切なポイントは3つです。①体重管理(関節への負荷を減らす)、②過度な衝撃運動の回避(ジョギング・跳躍動作)、③定期検診でのX線チェックです。これを守ることで人工関節を長持ちさせることができますよ。
人工関節のデメリット


メリットの次は、きちんとデメリットも理解しておきましょう。事前に知っておくことで、術後の不安を減らすことができますよ。
大事だよな。メリットばかり聞かされて後からデメリット知るのはつらいし。正直に教えてくれ!


院長、正直に教えてくださいね。患者さんにとって大切な情報ですから。

もちろんです。リブの言う通りですよ。
デメリット① 手術・麻酔のリスクがある

人工関節手術は大がかりな手術です。感染症・血栓・麻酔による合併症のリスクがゼロではありません。とくに高齢者や基礎疾患がある方では、術前の全身評価が非常に重要になります。
感染症(術後感染)は0.5〜2%程度の発生率とされており、稀ですが深刻なリスクです。術後の傷口の管理と感染予防が大切です。
0.5〜2%でも自分が当たったらつらいもんな。事前にしっかり説明を聞いて納得して臨まないといかんな。


院長、手術リスクを事前に下げるために患者さんができることはありますか?

はい。禁煙・適切な血糖コントロール・体重管理が特に重要です。これらは感染リスクや麻酔リスクに直接影響します。手術の数週間前から取り組むことが推奨されますよ。
デメリット② 耐用年数があり再手術の可能性がある

人工関節には15〜20年という耐用年数の目安があります。とくに若い年齢(50代以前)で手術を受けた場合、将来的に再手術(再置換術)が必要になる可能性があります。
再手術は初回よりも難易度が上がることが多く、回復にも時間がかかる傾向があります。
若いほど長生きするから再手術のリスクも高まる…なんか難しい問題だな。


だからこそ手術のタイミングと適応を慎重に検討する必要があるということよね、院長。

そうですね。「いつ受けるか」も非常に重要な判断です。保存療法(薬・運動療法・注射など)で対応できる段階では、まずそちらを続けることも大切ですよ。
デメリット③ 術後のリハビリが必要

人工関節手術後は、数ヶ月〜半年の継続的なリハビリが必要です。筋力回復・関節可動域の改善・歩行の安定化など、地道なトレーニングが欠かせません。
「手術したら終わり」ではなく、術後のリハビリこそが最終的な生活の質を左右します。理学療法士の指導のもと、適切なペースで継続することが大切です。
手術したらすぐ元通りってわけじゃないんだな。リハビリが大事なのか。サボったらダメだな(笑)


大黒丸、サボったら大変なことになるわよ。筋力低下や関節の硬化が起きてせっかくの手術が台無しになる可能性もあるんだから。

リブの言う通りです。術後リハビリの継続は人工関節の機能を最大限に活かすために不可欠ですよ。
人工関節をおすすめする方


ここでは、人工関節手術を積極的に検討してほしい方の特徴をお伝えします。あくまでも参考として、最終判断は整形外科の専門医と相談してくださいね。
① 保存療法で改善が見られない方
薬物療法(消炎鎮痛剤・ヒアルロン酸注射など)・物理療法・運動療法を半年以上続けても痛みや機能障害が改善しない場合、手術の適応を検討する段階と言えます。
保存療法は大切ですが、限界がある段階になると人工関節の方が長期的なQOLにとってより有益になることがあります。
「ずっと我慢してたけど限界」って方に選択肢として知っておいてほしいな。

② 痛みで日常生活が大きく制限されている方

歩くのがつらい・夜間痛で眠れない・家事や仕事に支障が出ている…そういった日常生活の質(QOL)が著しく低下している方は、手術による回復が期待できます。
痛みによる活動量の低下は、筋力低下・心肺機能の低下・抑うつなど、全身への悪影響にもつながります。手術によって活動性を取り戻すことが、全体的な健康維持にもつながりますよ。
「痛いから動かない」「動かないからさらに弱る」って悪循環、こわいわ。


院長、手術を早期に受けた方が最終的には回復も良くなることもありますか?

はい。関節周囲の筋力や骨の状態が良い段階で手術を受けた方が、術後の回復も早く機能的な結果も良好になる傾向があります。あまり引き延ばしすぎると手術難易度が上がることもあります。
③ 変形性関節症が中等度〜重度に進行している方

X線で見て関節の軟骨がほぼ消失し、骨と骨が直接当たっている状態(骨性癒合)になっている場合は、保存療法での改善が難しくなります。このような段階では、人工関節が根本的な解決策となることが多いです。
人工関節をおすすめしない方


人工関節手術には適応がない場合もあります。しっかり理解しておきましょう。
向かない人もいるってことか。知らなかったわ。どんな人が当てはまるの?

① 活動性感染症がある方・感染リスクが非常に高い方

関節や全身に活動性の感染症がある場合は、手術を受けることができません。人工物(インプラント)は細菌が付着しやすく、感染が起きると重大な合併症につながります。
また、免疫機能が著しく低下している方(免疫抑制剤使用中・重篤な糖尿病・透析患者など)は、感染リスクが高く慎重な判断が必要です。
感染症のある状態で手術するのはリスク高いな。それは納得。


院長、そのような状態の方は手術以外にどのような選択肢がありますか?

まずは感染症の治療を優先し、全身状態を改善してから改めて手術の適応を評価します。また、関節鏡手術など、より侵襲の少ない方法も選択肢になることがあります。
② 骨粗鬆症が重度・骨密度が著しく低い方

人工関節は骨に固定する手術ですが、骨密度が著しく低い状態では固定が安定しにくく、手術の成功率や耐久性に影響します。
骨粗鬆症の治療(薬物療法・カルシウム・ビタミンD摂取・運動療法)を先行させてから、骨の状態を改善した上で手術を検討する流れになることがあります。
骨がしっかりしてないとインプラントが固定できないんだな。骨密度も大事なんだな(笑)


大黒丸、笑い事ではないわよ。骨粗鬆症は静かに進行するから、早めの骨密度検査と対策が必要なのよね、院長。

その通りです!骨密度は40代から低下が始まる方も多いので、骨密度検査(DXA法)は早めに受けておくことをお勧めします。特に女性は閉経後に急激に低下することがありますよ。
よくある質問(FAQ)
Q. 手術後どのくらいで歩けるようになりますか?

多くの場合、術後1〜2日目から理学療法士のサポートで歩行練習を開始します。松葉杖が必要な期間は数日〜2週間程度で、その後は自力歩行に移行していきます。
Q. 手術後に正座や和式トイレは使えますか?
人工膝関節の場合、正座は基本的に推奨されません。高度に膝を曲げる動作は人工関節への負荷が大きく、耐久性に影響する可能性があります。洋式トイレや椅子の生活に切り替えることをおすすめします。
Q. 反対側の関節も将来的に手術になりますか?
変形性関節症は両側に進行することがありますが、必ずしも両側が手術になるわけではありません。定期的な受診とX線チェックで変化を早期に捉え、必要に応じて対応します。
Q. 術後の痛みはどのくらい続きますか?

術後1〜2週間は創部の痛みがありますが、術前の関節痛は手術後すぐに軽減する方が多いです。リハビリ中の筋肉痛は数週間続くことがありますが、適切な鎮痛剤と休息で対処できます。
術前の痛みより術後の回復の痛みのほうが断然マシなんだな。それならがんばれそう。


院長、術後のリハビリでは具体的にどんなことをするのですか?

主に①関節可動域訓練、②筋力強化(大腿四頭筋・股関節周囲筋)、③歩行訓練、④バランス・協調運動の4本柱です。段階的に負荷を上げていき、日常動作への応用まで行いますよ。
最後に

人工関節手術は、長年の痛みや生活の制限から解放される可能性を持つ治療法です。しかし、メリットとデメリットを正しく理解した上で、医師と十分に話し合って決断することが非常に大切です。
手術の前後を通じて、理学療法士によるリハビリが回復の鍵を握ります。当院では、術前の状態改善から術後のリハビリサポートまで、一貫して対応しています。

人工関節を検討されている方、術後のリハビリについて相談したい方は、ぜひお気軽にご連絡ください。一人ひとりの状態に合わせたアドバイスをさせていただきます。
俺も知らなかったこといっぱいあったわ。こういう情報って事前に知っておくと全然ちがうよな。


大黒丸、珍しくまともなことを言うじゃない。患者さんが正しい知識を持つことが、より良い医療の選択につながるものね。
(笑)そう言われると照れるな。でもまじでそう思うわ!


